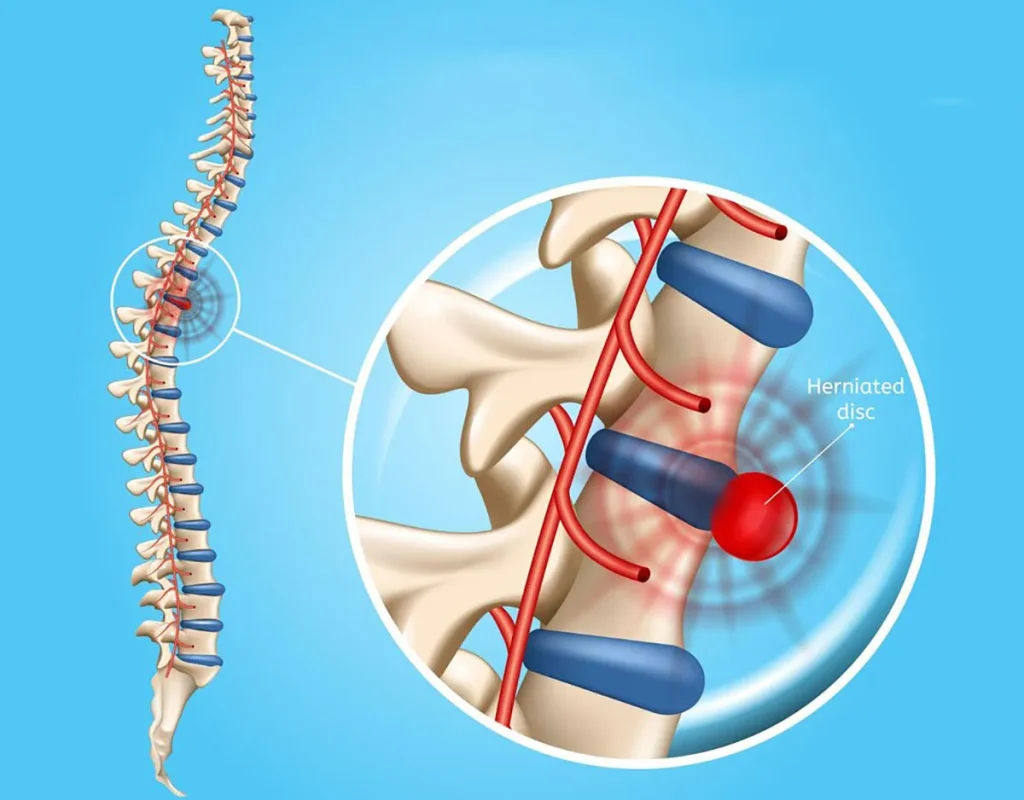
دیسک کمر چیست؟
مقدمه
دیسک کمر یا فتق دیسک کمری (Lumbar Disc Herniation) یکی از شایعترین اختلالات ستون فقرات است که به دلیل فشار روی ریشه های عصبی، درد و ناراحتی قابل توجهی ایجاد میکند. این مشکل معمولاً در افراد ۳۰ تا ۵۰ ساله رخ میدهد و میتواند ناشی از فرسودگی طبیعی، آسیبهای فیزیکی یا سبک زندگی ناسالم باشد. در این مقاله به بررسی علل، علائم، روشهای تشخیص، درمان و پیشگیری از این بیماری میپردازیم.
آناتومی دیسکهای بین مهرهای
ستون فقرات از ۲۶ مهره تشکیل شده که توسط دیسکهای بین مهرهای از هم جدا میشوند. هر دیسک مانند یک بالشتک ژله ای دو بخش دارد:
۱. حلقه بیرونی (آنولوس فیبروزوس): لایه سخت و فیبری که از هسته داخلی محافظت میکند.
۲. هسته داخلی (نوکلئوس پالپوزوس): ماده نرم و ژلهای که ضربه ها را جذب میکند.
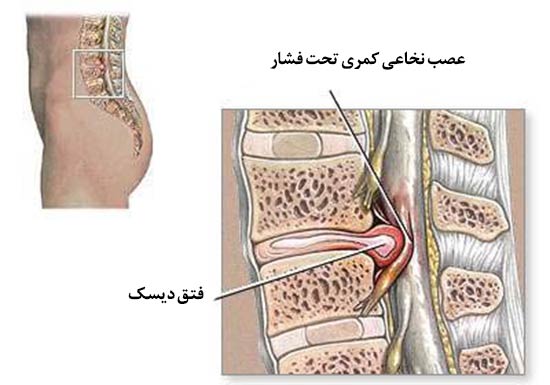
وقتی هسته داخلی به دلیل پارگی یا ضعف حلقه بیرونی بیرون بزند، فتق دیسک رخ میدهد و ممکن است به اعصاب نخاعی فشار وارد کند.
علل و عوامل خطر
عوامل ژنتیکی و سابقه خانوادگی.
فرسودگی طبیعی (دژنراتیو): با افزایش سن، دیسکها آب و انعطاف خود را از دست میدهند.
حرکات ناگهانی یا بلند کردن اشیاء سنگین با روش نادرست.
آسیبهای تروماتیک: مانند تصادفات یا سقوط.
سبک زندگی کم تحرک و ضعف عضلات کمر و شکم.
چاقی که فشار اضافی به ستون فقرات وارد میکند.
علائم و نشانه ها
- درد شدید در ناحیه کمر که ممکن است به باسن، ران و ساق پا (سیاتیک) انتشار یابد.
- گزگز، بیحسی یا ضعف عضلانی در پاها.
- بدتر شدن درد با فعالیتهایی مانند نشستن، سرفه یا عطسه.
- در موارد شدید: از دست دادن کنترل ادرار یا مدفوع (نشانه سندرم کودا اکوینا که نیاز به فوریت پزشکی دارد).
روشهای تشخیص
۱. معاینه فیزیکی: ارزیابی رفلکسها، قدرت عضلانی و دامنه حرکتی.
۲. تصویربرداری:
- امآرآی (MRI): دقیقترین روش برای مشاهده بافت نرم و اعصاب.
- سیتی اسکن: برای بررسی استخوانها و بافتهای اطراف.
- میلوگرام: تزریق ماده کنتراست برای شناسایی فشار روی اعصاب.
۳. تست عصبی (الکترومیوگرافی یا EMG): بررسی عملکرد عصبها.
درمانهای موجود
۱. درمانهای غیرجراحی (۸۰-۹۰٪ موارد با این روشها بهبود مییابند):
- استراحت نسبی: اجتناب از فعالیتهای تشدیدکننده درد.
- داروها:
- مسکنها (ایبوپروفن، استامینوفن).
- شل کنندههای عضلانی.
- تزریق کورتیکواستروئید در فضای اپیدورال.
- فیزیوتراپی: تمرینات تقویت کننده عضلات کمر و کششی.
- طب فیزیکی: گرما/سرما درمانی، اولتراسوند یا لیزر.
۲. جراحی (در صورت عدم پاسخ به درمانهای غیرجراحی یا علائم شدید):
- دیسک کتومی: برداشتن بخش آسیب دیده دیسک.
- لامینکتومی: برداشتن بخشی از مهره برای کاهش فشار روی عصب.
- فیوژن ستون فقرات: اتصال دو مهره برای ثبات بیشتر.
- تعویض دیسک مصنوعی: در موارد خاص.
پیشگیری
- تقویت عضلات کمر و شکم با ورزشهای منظم (شنا، پیاده روی، پیلاتس).
- رعایت اصول ارگونومی در نشستن، ایستادن و بلند کردن اجسام (خم شدن از زانوها، نه کمر).
- حفظ وزن سالم برای کاهش فشار روی ستون فقرات.
- اجتناب از مصرف سیگار که باعث کاهش خونرسانی به دیسکها میشود.
- استراحت کافی بین فعالیتهای سنگین.
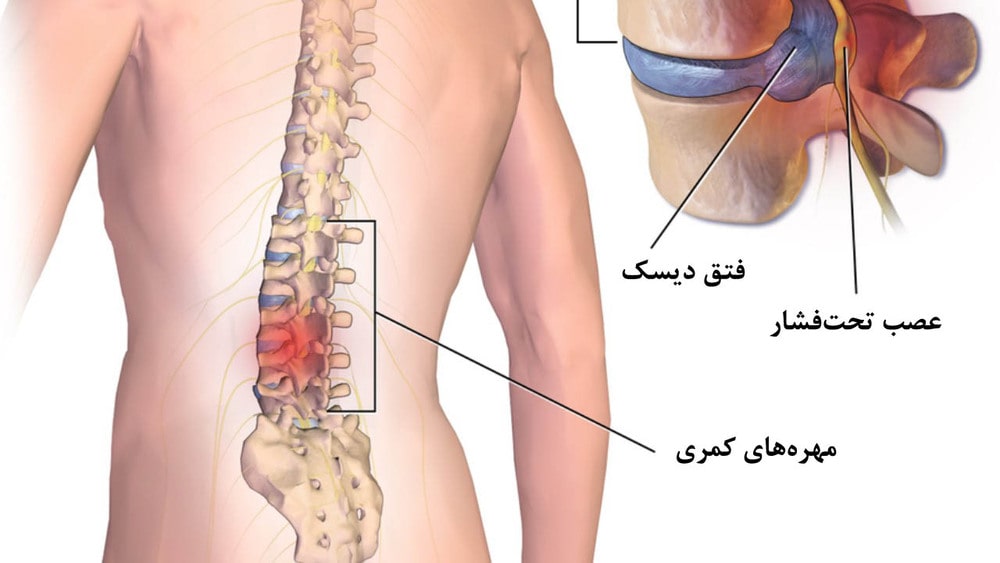
درباره محل دیسک کمر (موقعیت دیسکهای کمری در ستون فقرات)
مقدمه
دیسکهای کمری (Lumbar Discs) بخشی حیاتی از ساختار ستون فقرات هستند که در ناحیه کمر (قسمت پایینی پشت) قرار دارند. این دیسکها به عنوان ضربه گیر بین مهره ها عمل میکنند و انعطاف پذیری و تحرک ستون فقرات را ممکن میسازند. در این مقاله، به طور دقیق به محل قرارگیری دیسکهای کمری، ساختار آنها و ارتباطشان با سایر بخشهای بدن پرداخته میشود.

موقعیت دیسکهای کمری در ستون فقرات
ستون فقرات انسان از ۵ ناحیه اصلی تشکیل شده است:
۱. گردنی (۷ مهره – C1 تا C7)
۲. سینه ای (۱۲ مهره – T1 تا T12)
۳. کمری (۵ مهره – L1 تا L5)
۴. خاجی (۵ مهره جوش خورده – S1 تا S5)
۵. دنبالچه (۴ مهره کوچک جوش خورده)
دیسکهای کمری بین مهره های ناحیه کمری (L1 تا L5) قرار دارند. به طور دقیقتر:
- دیسک بین مهره های L1-L2
- دیسک بین مهره های L2-L3
- دیسک بین مهره های L3-L4
- دیسک بین مهره های L4-L5
- دیسک بین مهره L5 و S1 (اولین مهره خاجی)
این دیسکها به ترتیب با نامهای دیسک L1-L2 تا دیسک L5-S1 شناخته میشوند.
چرا دیسکهای کمری بیشتر مستعد آسیب هستند؟
- تحمل وزن بدن: ناحیه کمری، بیشترین وزن بدن را تحمل میکند (به ویژه هنگام نشستن، ایستادن یا بلند کردن اجسام).
- دامنه حرکتی بالا: کمر در حرکاتی مانند خم شدن، چرخش و کشش نقش کلیدی دارد که فشار مضاعفی به دیسکها وارد میکند.
- ساختار مهره های کمری: مهره های کمری بزرگتر هستند، اما دیسکهای بین آنها نسبت به نواحی دیگر ضخیمتر و پُرکارترند.
نقش دیسکهای کمری در ارتباط با اعصاب
دیسکهای کمری نزدیک به ریشه های عصبی قرار دارند که از نخاع خارج شده و به اندامهای تحتانی (پاها) میروند. به طور خاص:
- فتق دیسک در L4-L5 یا L5-S1 (شایعترین محلهای فتق) ممکن است به عصب سیاتیک فشار وارد کند و باعث درد تیرکشنده به پاها (سیاتیک) شود.
- فشار روی اعصاب دیگر نیز میتواند منجر به علائمی مانند گزگز، بیحسی یا ضعف در نواحی خاص پاها شود.
تصویربرداری از محل دیسکهای کمری
برای تشخیص دقیق محل فتق دیسک کمر، روشهای زیر استفاده میشوند:
۱. امآرآی (MRI): بهترین روش برای مشاهده دیسکها، اعصاب و بافت نرم.
۲. سیتی اسکن: بررسی استخوانها و موقعیت مهرهها.
۳. عکسبرداری اشعه ایکس: برای رد کردن مشکلات استخوانی مانند شکستگی.
علائم مرتبط با محل دیسک آسیب دیده
بسته به اینکه فتق در کدام دیسک رخ داده باشد، علائم در نواحی متفاوتی از بدن ظاهر میشوند:
- دیسک L3-L4: درد در جلوی ران و ضعف در عضله چهارسر ران.
- دیسک L4-L5: درد در پشت ران، ساق پا و بیحسی در انگشت شست پا.
- دیسک L5-S1: درد در پاشنه پا، بیحسی در کف پا و ضعف در بلند کردن پاشنه.
درباره دیسک کمر خفیف (فتق خفیف دیسک کمری)
مقدمه
دیسک کمر خفیف یا فتق خفیف دیسک کمری (Mild Lumbar Disc Herniation) به حالتی گفته میشود که بخش کوچکی از هسته داخلی دیسک بین مهرهای از حلقه بیرونی ضعیف شده بیرون زده است، اما فشار قابل توجهی روی ریشه های عصبی وارد نمیکند. این حالت معمولاً با درد موضعی و علائم خفیف همراه است و در بسیاری از موارد با درمانهای غیرجراحی بهبود مییابد. در این مقاله به بررسی ویژگیها، علائم، تشخیص و مدیریت این نوع فتق دیسک میپردازیم.
تفاوت دیسک خفیف با فتق شدید
- میزان بیرونزدگی: در فتق خفیف، برآمدگی دیسک کوچک است و معمولاً کمتر از ۳ میلیمتر.
- فشار روی عصب: فشار مستقیم روی عصب وجود ندارد یا بسیار ناچیز است.
- علائم: درد موضعی در کمر بدون انتشار واضح به پاها یا علائم عصبی شدید (مانند بیحسی یا ضعف عضلانی).
- پاسخ به درمان: بهبود سریعتر با استراحت و درمانهای ساده.
علل ایجاد دیسک کمر خفیف
۱. فرسودگی خفیف دیسک ناشی از افزایش سن.
۲. حرکات تکراری مانند خم شدن یا چرخش ناگهانی.
۳. بلند کردن اجسام سبک با روش نادرست.
۴. ضعف عضلات مرکزی بدن (شکم و کمر).
۵. ایستادن یا نشستن طولانی مدت با وضعیت نامناسب.
علائم و نشانه های دیسک خفیف
- درد موضعی در ناحیه کمر که با فعالیت بدتر و با استراحت بهتر میشود.
- احساس خشکی یا گرفتگی عضلات کمر صبحها یا پس از بیحرکتی.
- درد خفیف انتشاردهنده به باسن یا ران (بدون رسیدن به ساق پا).
- حساسیت به لمس در ناحیه دیسک آسیبدیده.
- علائم متناوب: درد ممکن است به صورت دورهای ظاهر و محو شود.
روشهای تشخیص
۱. معاینه فیزیکی:
- تست SLR (بلند کردن پا در حالت کشیده) ممکن است درد خفیف ایجاد کند.
- بررسی دامنه حرکتی کمر و وجود اسپاسم عضلانی.
۲. تصویربرداری: - ام آرآی (MRI): بهترین روش برای مشاهده برآمدگی کوچک دیسک.
- اشعه ایکس: برای رد کردن مشکلات استخوانی مانند شکستگی.
۳. تستهای عصبی: معمولاً طبیعی هستند، مگر در صورت پیشرفت بیماری.
درمان دیسک کمر خفیف
۱. مدیریت محافظه کارانه (اولین خط درمان):
- استراحت کوتاه مدت (۲۴ تا ۴۸ ساعت) و اجتناب از فعالیتهای تشدیدکننده درد.
- داروها:
- مسکنهای غیراستروئیدی (NSAIDs) مانند ایبوپروفن.
- پمادهای موضعی ضدالتهاب (دیکلوفناک).
- فیزیوتراپی:
- تمرینات تقویت کننده عضلات کمر و هسته بدن (Core Strengthening).
- درمان دستی (Manual Therapy) برای بهبود تحرک مفاصل.
- آموزش وضعیتهای صحیح بدن (ارگونومی).
- گرما یا سرما درمانی: استفاده از کیسه آب گرم یا یخ برای کاهش اسپاسم.
۲. تغییرات سبک زندگی:
- اجتناب از نشستن طولانی مدت (استفاده از میز ایستاده یا وقفه های هر ۳۰ دقیقه).
- تقویت عضلات با ورزشهای کم فشار مانند شنا، پیاده روی یا یوگا.
- کاهش وزن در صورت وجود چاقی.
۳. درمانهای تکمیلی:
- طب سوزنی برای کاهش درد و التهاب.
- ماساژ درمانی جهت ریلکس کردن عضلات اطراف دیسک.
نکات کلیدی برای بهبودی سریعتر
- از استراحت مطلق طولانی مدت خودداری کنید (بیش از ۲ روز) تا عضلات ضعیف نشوند.
- تمرینات کششی ملایم را حتی در صورت درد خفیف ادامه دهید.
- در صورت تداوم درد بیش از ۴ هفته، حتماً به پزشک مراجعه کنید.
دیسک کمر در بارداری: علل، علائم، و راهکارهای درمانی
بارداری دوره ای شگفت انگیز اما چالش برانگیز است که تغییرات فیزیکی و هورمونی زیادی را به همراه دارد. یکی از مشکلات شایعی که برخی زنان باردار با آن مواجه میشوند، فتق دیسک کمر (دیسک کمر) است. این عارضه میتواند درد شدید و محدودیت حرکتی ایجاد کند. در این مقاله، به بررسی علل، علائم، روشهای تشخیص، و درمانهای بیخطر دیسک کمر در دوران بارداری میپردازیم.
علل ایجاد دیسک کمر در بارداری
۱. تغییرات هورمونی:
- ترشح هورمون ریلاکسین در بارداری باعث شل شدن رباطها و مفاصل لگن برای آمادهسازی بدن برای زایمان میشود. این شلی ممکن است ثبات ستون فقرات را کاهش داده و فشار بر دیسکهای بین مهرهای را افزایش دهد.
۲. افزایش وزن و تغییر مرکز ثقل:
- افزایش وزن طبیعی در بارداری (معمولاً ۱۱-۱۵ کیلوگرم) فشار مضاعفی بر ستون فقرات وارد میکند.
- رشد رحم و جنین نیز مرکز ثقل بدن را به جلو منتقل میکند و انحنای کمر (لوردوز) را تشدید مینماید.
۳. تغییرات وضعیتی:
- زنان باردار برای جبران وزن شکم، ناخودآگاه قامت خود را به عقب متمایل میکنند که این حالت فشار بر دیسکهای کمری را افزایش میدهد.
۴. سابقه مشکلات ستون فقرات:
- افرادی که پیش از بارداری دیسک کمر یا ضعف عضلات کمر داشته اند، بیشتر در معرض خطر هستند.
علائم دیسک کمر در بارداری
- درد تیز و منتشرشونده در ناحیه کمر که ممکن است به باسن، ران، یا پاها (سیاتیک) گسترش یابد.
- بیحسی، گزگز، یا ضعف عضلانی در پاها.
- تشدید درد با فعالیتهایی مانند خم شدن، بلند کردن اجسام، یا نشستن طولانی مدت.
- کاهش درد در حالت استراحت یا خوابیدن به پهلو.
⚠️ توجه: درد کمر در بارداری شایع است، اما اگر همراه با علائم عصبی (مثل بیحسی پا) باشد، باید جدی گرفته شود!
تشخیص دیسک کمر در بارداری
به دلیل محدودیتهای استفاده از روشهای تصویربرداری (مانند ام آرآی) در بارداری، تشخیص اغلب بر پایه موارد زیر است:
- معاینه فیزیکی توسط متخصص ارتوپد یا نورولوژیست.
- بررسی علائم عصبی (رفلکسها، قدرت عضلانی).
- در موارد شدید و با صلاحدید پزشک، ممکن است ام آرآی بدون تزریق ماده حاجب انجام شود.
درمانهای بیخطر در بارداری
۱. فیزیوتراپی و ورزشهای ملایم:
- تمرینات تقویت عضلات کمر و لگن تحت نظر فیزیوتراپیست.
- ورزشهای آبی (مانند شنا) برای کاهش فشار بر ستون فقرات.
۲. گرما و سرما درمانی:
- استفاده از کیسه آب گرم یا سرد روی ناحیه درد (با مشورت پزشک).
۳. کمربندهای حمایتی مخصوص بارداری:
- این کمربندها با کاهش فشار روی کمر و لگن به بهبود وضعیت کمک میکنند.
۴. طب سوزنی یا ماساژ درمانی:
- در صورت تایید پزشک، این روشها برای تسکین درد مفیدند.
۵. داروهای مجاز:
- استامینوفن برای دردهای خفیف (با تجویز پزشک).
- اجتناب از مصرف داروهای ضدالتهاب غیراستروئیدی (NSAIDs) مانند ایبوپروفن در سه ماهه سوم.
۶. تغییر سبک زندگی:
- خودداری از بلند کردن اجسام سنگین.
- خوابیدن به پهلو با قرار دادن بالشت بین زانوها.
- استفاده از صندلیهای ارگونومیک با پشتی مناسب.
⚠️ جراحی تنها در موارد بسیار شدید و اورژانسی (مانند اختلال در کنترل ادرار و مدفوع) انجام میشود.
پیشگیری از دیسک کمر در بارداری
- تقویت عضلات کمر و لگن پیش از بارداری.
- حفظ وزن مناسب در طول بارداری.
- اجتناب از پوشیدن کفشهای پاشنه بلند.
- تمرین وضعیتهای صحیح ایستادن و نشستن.
تأثیر دیسک کمر بر زایمان
در بیشتر موارد، دیسک کمر مانعی برای زایمان طبیعی نیست، اما در شرایط خاص (مانند درد شدید یا ضعف پا)، سزارین ممکن است توصیه شود. مشورت با تیم پزشکی (ارتوپد، ماما، و متخصص بیهوشی) برای انتخاب روش زایمان ضروری است.
نتیجه گیری
دیسک کمر در بارداری اگرچه دردناک است، اما با مدیریت صحیح، استراحت، و تمرینات مناسب قابل کنترل است. هرگز بدون مشورت پزشک از دارو یا روشهای درمانی استفاده نکنید. با مراقبتهای به موقع، میتوانید دوران بارداری را با سلامت و آرامش بیشتری سپری کنید.
⚠️ هشدار: در صورت مشاهده علائم زیر (حتی در موارد خفیف)، فوراً به پزشک مراجعه کنید:
- انتشار درد به هر دو پا.
- از دست دادن کنترل مثانه یا روده.
- ضعف ناگهانی در پاها.
- selma
- بهمن 28, 1403
- 635 بازدید

